No existe tal persona que nunca haya escuchado la palabra "hemorroides". Lo utilizan todos y cada uno, incluso aquellos que no tienen nada que ver con la medicina.
El término hemorroides en sí proviene de dos palabras griegas: "hem" (“sangre”) y "rhoos" (“sangrado”)
El concepto es ambiguo, porque no todo sangrado es consecuencia de las hemorroides, y las hemorroides no siempre causan sangre. En este caso, el concepto más amplio de "hemorroides" incluirá el concepto de "hemorroides": hinchazón, hinchazón que se produce con el esfuerzo.
Descripción del problema
Las hemorroides son formaciones anales especiales ubicadas debajo del recto. Su estructura es un plexo de vasos venosos. Están ubicados dentro y fuera de la membrana mucosa. La ubicación de estas formaciones separa las hemorroides internas y externas.
Estos propios plexos realizan una función protectora: protegen el recto de la incontinencia de heces líquidas y gases, y también cierran completamente el canal anal. Según las estadísticas, el 20% de los adultos padecen esta enfermedad. Y es esta enfermedad la que justifica acudir a un médico especialista.

Qué contribuye a la aparición y desarrollo de la enfermedad.
Las hemorroides normalmente funcionan sólo con el ligamento de Parkes. En caso de actividad física intensa o prolongada, estos ligamentos pueden romperse. Cuando se daña la integridad de los ligamentos, las hemorroides se llenan de sangre. La consecuencia de esto es su pérdida y sangrado.
Las venas que aseguran el flujo sanguíneo normal desde la membrana mucosa se comprimen. La sangre comienza a estancarse.
Factores que provocan el desarrollo de hemorroides.
La patología en sí no surge así, por sí sola. Su aparición y desarrollo están influenciados por varios factores:
- Factor hereditario (en el ganglio y las venas hemorroidales no hay válvulas que aseguren la salida de sangre).
- Aumento de la presión en el sistema venoso.
- Problemas intestinales (estreñimiento, diarrea), visitas frecuentes al baño.
- Embarazo, parto, intensificación del cuadro clínico de la enfermedad.
- Estilo de vida sedentario, de pie durante largos periodos.
- Algunos deportes y profesiones.
- Características dietéticas (alcohol, comidas picantes). Pero esto contribuye más a la exacerbación que al desarrollo.
¡Prestar atención! Incluso si hay sangrado del canal anal, no se puede hablar de hemorroides. Para confirmar el diagnóstico son necesarias pruebas y examen del recto:
- Colonoscopia.
- Anoscopia.
- Sigmoidoscopia.
El sangrado y los ganglios pueden ocurrir tanto con inflamación intestinal como con tumores malignos.
Hemorroides: síntomas y clasificación.
Ubicación de los nodos:
- Al aire libre.
- Interior.
- Mezclado.
Primera vista - dilatación de los vasos venosos situados debajo de la línea dentada del recto. Este tipo se caracteriza por manifestaciones edematosas y malestar en el recto. Este tipo de patología se caracteriza por un dolor intenso.
Segundo tipo - expansión de las propias hemorroides, ubicadas debajo de la línea. Las hemorroides se dividen en grados 1, 2, 3 y 4 (la gravedad de la enfermedad depende de la gravedad de los ganglios). También existen hemorroides agudas y crónicas, resultantes de la misma enfermedad.
hemorroides crónicas
Cuadro clínico:
- Periódicamente se libera sangre del ano.
- Pérdida de plexos ubicados en el interior de la mucosa.
- Prurito y ardor en el ano.
- Descarga del recto.
Síntomas de hemorroides crónicas.
Sangrado intestinal
Este es el síntoma más común de esta enfermedad y ocurre en el 10% de los pacientes. Según las estadísticas, la aparición más común es durante las deposiciones. Las manifestaciones pueden ser intensas o poco intensas y son de naturaleza episódica. El color de la secreción es escarlata, en forma de “salpicaduras” (se produce al hacer esfuerzo), o al final del vaciado (en forma de gotas). Si queda sangre en el ano después de la evacuación anterior, la próxima vez saldrá oscura o coagulada.
El 70-80% de los casos son manifestaciones clínicas de hemorroides. El estreñimiento y la diarrea, el consumo de alcohol, las comidas picantes y la actividad física intensa también provocan sangrado. La consecuencia de esto es la aparición de anemia.
El sangrado anal no siempre es un signo de esta enfermedad. También puede ocurrir con otras enfermedades intestinales. Si ocurre en personas mayores de 40 a 45 años, definitivamente debe consultar a un médico. Además, si se presenta en personas con predisposición al cáncer, se requiere una visita al médico.
Qué enfermedades pueden causar sangrado:
- Diverticulosis del colon.
- La enfermedad de Crohn.
- Neoplasia maligna del recto.
- Pólipos intestinales.
Si nota secreción del ano, consulte a un proctólogo y realice los exámenes necesarios del recto y el intestino grueso.
Protrusión de los plexos venosos.
Este síntoma ya aparece en la fase prolongada de la enfermedad. Primero ocurre cuando los intestinos están vacíos. Además, el síntoma aparece con tensión. Si la patología es aguda, el prolapso se produce sin esfuerzo. Los plexos se ajustan de forma independiente en 2 etapas. En la etapa 3, se reducen manualmente debido a la disminución del tono de los músculos anales. Se caen por completo en la etapa 4.
dolor anal
El sangrado no es el único motivo por el que las personas acuden al especialista. Y esto no es necesariamente hemorroides. El dolor en el ano puede ocurrir en la etapa aguda de la enfermedad. Razones:
- Estreñimiento.
- Visitas frecuentes al baño.
- Fisura anal.
- Trombosis de ganglios.
Si el tratamiento se realiza incorrectamente, la fisura anal se cronificará.
secreción intestinal
La naturaleza de la secreción en esta enfermedad es acuosa o mucosa. Surgen como consecuencia de la pérdida episódica de ganglios. Al sangrar, preste atención a la secreción mucosa. La mayoría de las veces ocurren cuando los ganglios o las membranas mucosas se prolapsan. Otras causas son las neoplasias (pólipos vellosos, tumores).
Picazón en el ano
Estos síntomas, como picazón en el ano, así como malestar anal, ocurren con disfunción del colon. Suelen aparecer en una fase tardía de la enfermedad.
Clasificación
1 fase - Los plexos venosos no se caen. Color escarlata de la sangre secretada.
2 fases - Los ganglios prolapsados se fijan solos (con o sin sangrado).
3 fases - Los nodos se caen esporádicamente y se configuran manualmente.
4 fases - Los neoplex y la mucosa rectal comienzan a caerse constantemente. La reducción manual se vuelve imposible.
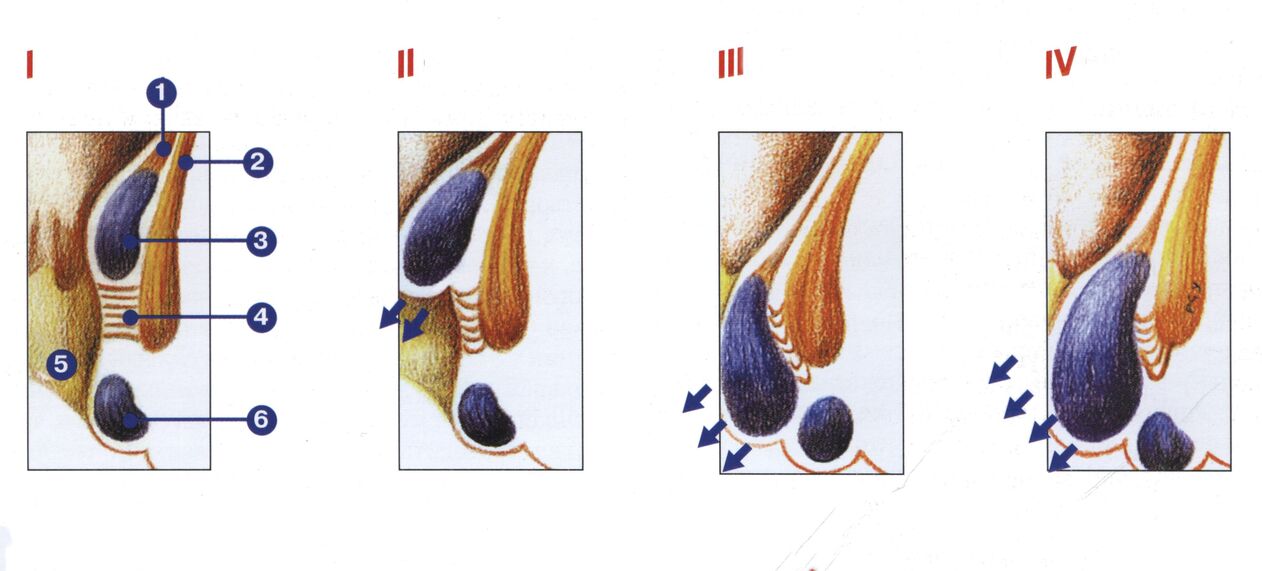
hemorroides agudas
Como regla general, ocurre durante una exacerbación en la fase crónica. Las manifestaciones más comunes:
- Nodos externos con aparición de trombosis.
- Protrusión de plexos internos trombosados.
Cuando se produce la trombosis, los ganglios se vuelven más densos y aumentan de tamaño. Se produce un dolor intenso en la zona anal.
Tratamiento de hemorroides agudas.
En la etapa de trombosis, es posible la trombectomía (escisión del ganglio trombosado y eliminación del coágulo). La operación se realiza bajo anestesia local. Duración: varios minutos. Después de la cirugía, el dolor comienza a disminuir inmediatamente.
Cuando las hemorroides internas se prolapsan, se produce hinchazón e inflamación. La cirugía está contraindicada por posibles complicaciones. Terapia:
- Uso de ungüentos y supositorios.
- Pastillas.
Si los síntomas se notan a tiempo, la duración de la etapa aguda se reduce a una semana. Si la patología no se trata durante mucho tiempo, puede aparecer una inflamación purulenta.
3 fases de la enfermedad en curso agudo.
- La aparición de coágulos de sangre en los plexos venosos internos y externos. No hay inflamación.
- La presencia de coágulos de sangre en los ganglios, con inflamación.
- En el contexto de los síntomas anteriores, se desarrolla una inflamación del tejido subcutáneo. Surgen complicaciones: sangrado, inflamación purulenta.
Cómo tratar las hemorroides en la etapa crónica.
Las hemorroides son una enfermedad grave, desagradable pero tratable. Existen suficientes métodos de tratamiento para eliminarlo. El sistema de tratamiento se mejora constantemente. Sin duda, cada método tiene sus pros y sus contras. Y se aplican dependiendo de la fase. Los siguientes factores influyen en el uso de una técnica particular:
- Curso de la enfermedad.
- La naturaleza de la descarga.
- Edad del paciente.
- Frecuencia de sangrado.
La dificultad radica en el hecho de que muchos métodos se basan en las mismas indicaciones de tratamiento y resulta difícil elegir el óptimo. En este caso, hay que combinar los métodos necesarios. Según la clasificación, existen 3 tipos de tratamiento:
- Conservador.
- Mínimamente invasivo.
- Operacional.
Hemorroides I grado
Prolapso de ganglios con o sin sangrado:
- Normalización obligatoria de la nutrición (con un alto porcentaje de fibra).
- Tomar medicamentos que reducen la inflamación y dilatación de los vasos venosos.
- Supositorios rectales, ungüentos para uso externo durante la exacerbación.
Hemorroides grado II
Autorreducción de nodos caídos:
- Fijación de la hemorroide con anillo de látex.
- Introducción de esclerosante.
- Ligadura de las arterias que llevan sangre a los ganglios inflamados.
- Electrocoagulación.
- Escisión de ganglios externos e internos.
Hemorroides grado III
Reducción manual:
- Aplicación de anillos de látex.
- Escleroterapia.
- Ligadura de arterias.
- Electrocoagulación.
- Excisión.
Hemorroides grado IV
Alineación de nudos imposible: Eliminación de ganglios inflamados con un dispositivo especial.
Etapas de desarrollo de las hemorroides.
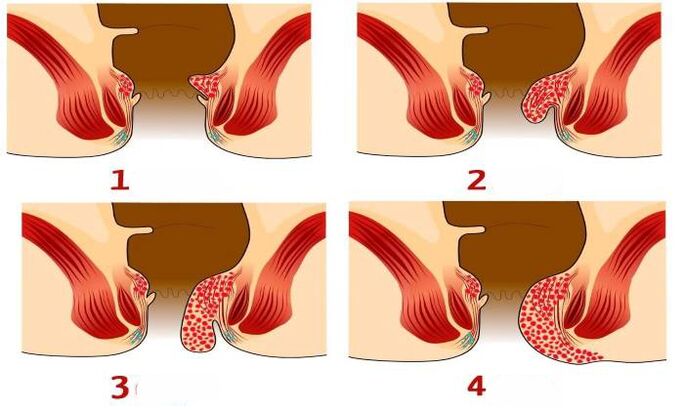
No todos los métodos son adecuados para tratar las hemorroides en un caso u otro. La decisión final está influenciada exactamente por cómo se relacionan los plexos externo e interno. Si en patología los ganglios predominantes son internos, entonces se puede prescindir de la cirugía. Los métodos se describen arriba.
Antes de realizar un diagnóstico definitivo, el paciente necesita un examen completo. Lo primero que debe hacer es examinar el recto y el intestino grueso. En primer lugar, esto se aplica a pacientes mayores de 45 años, con predisposición hereditaria a la oncología, ya que las hemorroides pueden tener enfermedades concomitantes:
- Tumor maligno del recto.
- Pólipos.
Además, la elección de uno u otro método de tratamiento está influenciada por los síntomas (o más bien, el grado de gravedad), el tamaño de los ganglios y la naturaleza episódica.
Si los síntomas son leves y el prolapso es raro, es mejor elegir una terapia conservadora. Lo primero y más importante a lo que apunta es a corregir la nutrición, eliminando el estreñimiento y la presión durante las deposiciones. La dieta debe contener una cantidad suficiente de agua, ya que el estreñimiento suele producirse por falta de líquido, por lo que los intestinos se ven obligados a succionarlo de las heces.
Para aliviar esta condición es importante lo siguiente:
- El componente predominante en la dieta es la fibra.
- Uso periódico de laxantes.
- Prescripción de flebotrópicos al paciente.
La terapia conservadora se utiliza principalmente durante las exacerbaciones agudas de la enfermedad. Otro tratamiento está contraindicado. Si la enfermedad se encuentra en las fases 1 y 2, otros métodos también están contraindicados. Qué se incluye en el tratamiento conservador:
- Dieta especial.
- Medicamentos laxantes.
- Supositorios rectales, ungüentos.
- Preparaciones de acción flebotrópica.
La dieta de cada paciente se prescribe individualmente. El objetivo principal es normalizar las heces. A menudo, uno de los principales factores provocadores es el estreñimiento o la diarrea. La dieta para esta enfermedad prohíbe estrictamente:
- Picante.
- Salado.
- Asar.
- Alcohol.
La diarrea requiere exámenes adicionales. Son los resultados de los exámenes los que influyen en la corrección de la dieta y el tratamiento. Si el paciente es propenso al estreñimiento, se recomienda una dieta especial. La lista de productos y otros detalles se pueden encontrar en una sección especial. Para un efecto laxante recomendamos:
- Albaricoques secos.
- Ciruelas pasas.
- Albaricoques secos.
- higos
Si la dieta no elimina el efecto estancado en los intestinos, se comienza a usar laxantes. Ahora no será difícil encontrarlos: basta con acudir a cualquier farmacia y preguntar. No debes tomarlos por tu cuenta. La dosis y la marca del medicamento dependen de los siguientes factores:
- Características individuales del cuerpo.
- Enfermedades concomitantes.
- Edad.
- Decisiones del médico.
Hasta que se prescriba el tratamiento definitivo, el médico prescribe 1 cucharada al paciente. l. Aceite de vaselina (2-3 veces al día).
Lo principal en el tratamiento de la patología.
Pero vale la pena recordar que ningún ungüento u otro medicamento le librará por completo del problema. Sólo eliminarán temporalmente los síntomas y nada más. La terapia conservadora será ineficaz si el plexo venoso se prolapsa con regularidad: aquí solo ayudarán los métodos de tratamiento radicales.
Además, al prescribir formas farmacéuticas del medicamento, se tienen en cuenta ciertos factores. Por ejemplo, los supositorios rectales no son adecuados para pacientes con síndrome de dolor intenso. En este caso, es preferible la pomada. En algunos casos, las combinaciones son aceptables.
No es necesario enumerar la lista completa de medicamentos para esta patología, ya que es muy amplia. El factor determinante son las características individuales del cuerpo y las quejas personales del paciente.
Qué influye en la elección de ungüentos o supositorios:
- Hemorroides agudas con trombosis.
- Inflamación.
En esta situación, se prescriben anestésicos y antiinflamatorios que alivian la hinchazón. Es necesario utilizar dichos medicamentos durante un tiempo determinado, ya que contienen hormonas y antiinflamatorios no esteroides.
El uso de agentes flebotrópicos es un requisito previo para la terapia con medicamentos.
Tratamiento mínimamente invasivo
Escleroterapia
Este es un método en el que se inyecta una solución especial, un esclerosante, en el área de las hemorroides. Cuando se realiza correctamente, la manipulación no causa dolor. No se utiliza anestesia local. La duración no supera los 10 minutos. No se requiere hospitalización. Después del procedimiento, podrá continuar llevando el mismo estilo de vida. Durante dos días, pueden aparecer molestias en el ano. Este método se utiliza para patología en la fase crónica (se libera sangre, los plexos no sobresalen). Este método rara vez se utiliza, ya que la manipulación es bastante compleja y, si el medicamento se administra correctamente, es posible la necrosis de la membrana mucosa. Como regla general, el período de calma después de la manipulación es de aproximadamente 3 a 7 años.
Coagulación infrarroja
Un método mediante el cual las áreas inflamadas se exponen a radiación infrarroja. Con su ayuda, el tejido hemorroidal comienza a morir gradualmente. Después de las manipulaciones, podrás volver a tu estilo de vida anterior. El dolor puede ocurrir durante dos días. El método AI se utiliza en las etapas 1 y 2 de la patología, donde el tamaño de las áreas es pequeño. El período de calma es de 3 a 7 años, sin complicaciones graves.
Fijación con anillos de látex.
Este procedimiento es el más común entre todos los demás métodos. Sus ventajas:
- Bajo costo.
- Amplia gama de indicaciones.
- Sin riesgo de complicaciones.
La idea es que se aplique un anillo de látex en la zona. Esto se hace usando un ligador. Debido a la presión del anillo, este comienza a morir y ser rechazado. La manipulación es rápida (3-5 minutos), sencilla y prácticamente indolora. Después de la ligadura, podrá volver a su estilo de vida anterior. El dolor puede ocurrir durante dos días. El método de ligadura está indicado en las fases 1-3 de la patología. Casi no hay complicaciones. A veces hay sangrado cuando se desprende el anillo. La desventaja del procedimiento es que solo se elimina 1 área en 1 sesión; la siguiente manipulación sólo es posible después de un par de semanas.
Ligadura de arterias
El método de ligadura proximal le permite localizar todas las arterias que irrigan las áreas inflamadas y ligarlas. Con este método se utiliza anestesia local. El procedimiento se realiza mediante un anoscopio con sensor de ultrasonido. Como resultado de la ligadura de las arterias, las áreas inflamadas desaparecen. La duración del procedimiento es de aproximadamente media hora. Casi no hay sensaciones dolorosas. Posible dolor durante dos días y aumento de temperatura. Puedes llevar el mismo estilo de vida. Este método se utiliza en todas las fases de la patología.
Ventajas:
- Sin muerte tisular.
- Periodo de rehabilitación reducido.
- Procesamiento al mismo tiempo.
- Período de paz más largo (5-10 años).
Contras:
- El procedimiento es más largo en comparación con otros.
- Sensaciones dolorosas.
- Alto costo.
Intervención quirúrgica
Operación Milligan-Morgan
Este método de intervención quirúrgica implica la extirpación de las inflamaciones externas e internas, seguido de su vendaje. Utilizado en todas las fases de la enfermedad.Matices:
- Anestesia general.
- La necesidad de 3-5 días de hospitalización.
- Disminución del rendimiento durante 10-15 días.
- Largo período de recuperación: aproximadamente 1 mes.
- La duración de la manipulación es de aproximadamente media hora.
Las ventajas son que este es el único y radical método de terapia. El período de calma es de hasta 12 años; las recaídas repetidas son posibles solo en el 15-30% de los casos. Contras: sensaciones dolorosas durante 2-4 días. Necesitas tomar analgésicos. El periodo de recuperación es largo, además de cicatrices y disminución del tono del esfínter anal.
El método del profesor Longo
Este método implica el truncamiento de la mucosa rectal. Esto se hace usando una grapadora especial. Las áreas pierden la capacidad de abultarse y el flujo sanguíneo disminuye. Indicado para patología en todas sus fases. Matices:
- Anestesia general.
- Hospitalización en un hospital durante 2-4 días.
- El período de recuperación es de 3 a 5 días.
Las ventajas del procedimiento son similares a las de la hemorroidectomía: baja intensidad del dolor; La recuperación es rápida, no hay complicaciones. La desventaja es que es caro (debido al uso de una grapadora).
Conclusión
Los métodos descritos anteriormente en el artículo no son los únicos que se utilizan para tratar las hemorroides. También se utiliza la crioterapia. Pero este método aún no está tan extendido, ya que se produce incontinencia de secreción del ano y la profundidad del impacto no se controla.
El paciente tiene derecho a decidir si consultar a un médico o no. Por supuesto, vale la pena prestar atención a la frecuencia del sangrado y al dolor, ya que el sangrado frecuente provoca anemia. De lo contrario, las hemorroides no ponen en peligro la vida. Pero vale la pena advertir que cuanto antes consulte a un médico, mejor. Al hacerlo, evitará tratamientos más radicales y mejorará su vida.
Recuerde que sólo un proctólogo puede ayudar a solucionar este problema. Si nota los siguientes signos:
- Sangrado anal periódico.
- Prurito y ardor en el ano.
- Sintiendo malestar y dolor: ¡comuníquese con un proctólogo de inmediato! ¡No te automediques bajo ningún concepto!

























